Ritmos circadianos, melatonina y salud cardiovascular

Nuszkiewicz J, Rzepka W, Markiel J, Porzych M, Woźniak A, Szewczyk-Golec K. Circadian Rhythm Disruptions and Cardiovascular Disease Risk: The Special Role of Melatonin. Curr Issues Mol Biol. 2025 Aug 17;47(8):664. doi: 10.3390/cimb47080664.
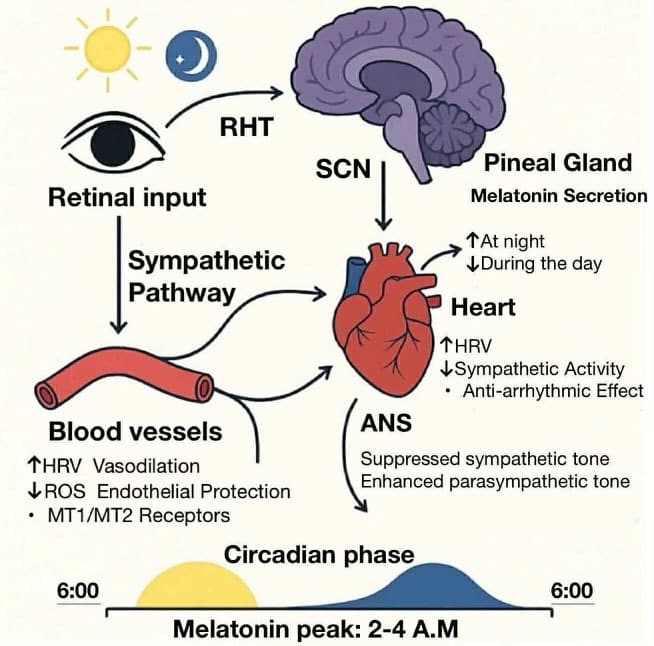
Los ritmos circadianos son oscilaciones biológicas de aproximadamente 24 horas que regulan múltiples procesos fisiológicos: sueño, temperatura corporal, presión arterial, secreción hormonal y metabolismo energético. Estos ritmos están controlados por un sistema jerárquico de relojes moleculares, cuyo marcapasos principal es el núcleo supraquiasmático (NSQ) del hipotálamo. Este sincroniza los relojes periféricos distribuidos en todos los tejidos, garantizando la coherencia temporal del organismo. La luz, y especialmente la oscuridad, son los principales sincronizadores externos.
La melatonina, secretada por la glándula pineal durante la noche, actúa como un mensajero sistémico que comunica al cuerpo la información de oscuridad. Además de su papel cronobiológico, posee propiedades antioxidantes, antiinflamatorias y reguladoras del sistema nervioso autónomo, lo que la vincula estrechamente con la función cardiovascular. La interrupción de los ritmos circadianos —por trabajo nocturno, exposición a luz artificial nocturna o hábitos alimentarios irregulares— se ha consolidado como un factor de riesgo independiente para las enfermedades cardiovasculares (ECV).
- Fundamentos moleculares de los ritmos circadianos y su influencia cardiovascular
A nivel celular, los ritmos circadianos se generan mediante bucles de retroalimentación transcripcional y traduccional (TTFL) que involucran los genes centrales CLOCK y BMAL1, los cuales activan la transcripción de PER y CRY. La acumulación y posterior inhibición de estas proteínas generan oscilaciones de aproximadamente 24 horas. Genes secundarios como REV-ERBα y RORα modulan la amplitud y estabilidad de los ciclos.
En el sistema cardiovascular, los relojes periféricos del corazón, vasos sanguíneos y riñón regulan la expresión rítmica de genes implicados en el tono vascular y la presión arterial. Normalmente, la presión arterial presenta un descenso nocturno (“patrón dipper”) y un aumento matutino. La pérdida de este patrón (“no dipper” o “reverse dipper”) se asocia a mayor riesgo de eventos cardiovasculares. Asimismo, la función endotelial y la liberación de óxido nítrico (NO) y endotelina-1 siguen ritmos diarios, con niveles mínimos de NO por la mañana, coincidiendo con el pico de infartos y accidentes cerebrovasculares. El sistema nervioso autónomo también presenta una clara variación circadiana: el tono simpático predomina al despertar, y el parasimpático durante el sueño, favoreciendo la recuperación cardiovascular.
- Disrupciones circadianas y riesgo cardiovascular
3.1. Trabajo por turnos y trastornos del sueño
El trabajo nocturno o rotatorio afecta a un 15–27% de la población laboral en países industrializados y constituye una de las principales causas de desincronización circadiana. Numerosos estudios epidemiológicos han demostrado su relación con mayor incidencia de enfermedad coronaria y accidente cerebrovascular. Los mecanismos incluyen activación simpática sostenida, inflamación crónica de bajo grado (aumento de IL-6 y PCR), disfunción endotelial, resistencia a la insulina y alteración del metabolismo lipídico. Cada cinco años de trabajo nocturno incrementan el riesgo cardiovascular un 5–7%, de manera acumulativa y proporcional a la exposición.
3.2. Factores ambientales y de estilo de vida
La luz artificial nocturna (ALAN) —en especial la luz azul emitida por pantallas y sistemas LED— inhibe la secreción de melatonina y altera la sincronía entre el NSQ y los relojes periféricos. Su exposición reduce la variabilidad nocturna de la presión arterial y el ritmo cardíaco, elevando el tono simpático y dificultando la recuperación parasimpática. Incluso intensidades lumínicas bajas pueden tener efectos fisiológicos significativos.
El horario de las comidas también es un potente sincronizador periférico. Comer durante la fase de descanso biológico desincroniza los relojes metabólicos y se asocia con intolerancia a la glucosa, obesidad y riesgo de enfermedad coronaria. En cambio, el ayuno intermitente o la alimentación restringida en el tiempo (time-restricted eating, TRE) —limitando la ingesta a una ventana de 8–12 horas durante el día— mejora la sensibilidad a la insulina, la presión arterial y el perfil lipídico, incluso sin reducir calorías.
Por último, el estrés psicosocial crónico altera la secreción rítmica de cortisol, favorece la activación simpática y la inflamación, y contribuye a la hipertensión y la aterosclerosis. El momento del día modula la respuesta cardiovascular al estrés: es más intensa en las horas matutinas, coincidiendo con la mayor vulnerabilidad cardíaca.
3.3. Disrupción circadiana y síndromes cardiometabólicos
La cronodisrupción sostenida provoca desincronía entre el reloj central y los periféricos, lo que desencadena disfunción metabólica: resistencia a la insulina, dislipidemia, adiposidad visceral y estado inflamatorio crónico. Estos mecanismos conforman el núcleo fisiopatológico del síndrome metabólico. Estudios observacionales han demostrado que los trabajadores nocturnos, los cronotipos vespertinos y quienes presentan horarios irregulares de sueño o alimentación tienen mayor prevalencia de obesidad, hipertensión y diabetes tipo 2, independientemente de su dieta o actividad física. La TRE se perfila como una estrategia eficaz y sencilla para restaurar la sincronización interna y reducir la carga cardiometabólica.
- Melatonina y salud cardiovascular
4.1. Síntesis y regulación
La melatonina se sintetiza a partir del triptófano en la glándula pineal bajo el control del NSQ, alcanzando su máxima concentración entre las 2:00 y 4:00 a.m. La exposición lumínica nocturna —especialmente azul— inhibe su producción mediante la vía retinohipotalámica. Su secreción disminuye con la edad y con la exposición crónica a luz artificial o a horarios irregulares, contribuyendo a la pérdida de sincronía circadiana y al deterioro cardiovascular.
4.2. Propiedades cardioprotectoras
La melatonina ejerce múltiples acciones beneficiosas:
- Antioxidante: neutraliza directamente radicales libres (ROS, RNS) y estimula enzimas antioxidantes endógenas (SOD, GPx, catalasa). Sus metabolitos también poseen poder antioxidante, prolongando la protección celular.
- Antiinflamatoria: inhibe la vía del NF-κB y reduce la producción de TNF-α, IL-6 e IL-1β, limitando la inflamación vascular y la progresión de la aterosclerosis.
- Moduladora autonómica: disminuye el tono simpático y potencia el parasimpático, reduciendo la presión arterial y la variabilidad cardíaca patológica.
- Vasodilatadora y endotelial: actúa sobre los receptores MT1 y MT2 de las células endoteliales y del músculo liso vascular, incrementando la biodisponibilidad de NO y disminuyendo el estrés oxidativo.
- Antiaterogénica: previene la oxidación de LDL, reduce la formación de células espumosas y estabiliza las placas.
Estos efectos se traducen en una mejor función endotelial, menor rigidez arterial, mejor sensibilidad barorrefleja y normalización del patrón circadiano de la presión arterial.
4.3. Melatonina y cronoterapia
La cronoterapia consiste en ajustar la administración de fármacos al ritmo biológico del organismo. En el ámbito cardiovascular, la incidencia de infarto, ictus y muerte súbita presenta picos matutinos, lo que refuerza la importancia del tiempo biológico en la prevención. Estudios clínicos han mostrado que la suplementación vespertina con melatonina (2–5 mg de liberación controlada, 1–2 h antes de dormir) reduce la presión arterial nocturna, especialmente en pacientes “no dipper”. Además, mejora la calidad del sueño y la función endotelial.
La evidencia preclínica es sólida, pero los ensayos clínicos en humanos son pequeños y heterogéneos. Los mejores resultados se observan con formulaciones de liberación prolongada. Los efectos secundarios son leves (somnolencia, sueños vívidos, cefalea), y no se han descrito complicaciones cardiovasculares graves. Se requieren estudios amplios y de larga duración para establecer dosis, formulaciones y protocolos óptimos.
- Implicaciones clínicas y de salud pública
Reconocer la disrupción circadiana como un factor de riesgo modificable es clave para una medicina cardiovascular más precisa. La monitorización ambulatoria de la presión arterial de 24 h (ABPM) permite detectar patrones no dipper, y la variabilidad circadiana de la frecuencia cardíaca puede indicar disfunción autonómica precoz. Ajustar el momento de administración de antihipertensivos o de melatonina podría mejorar el control tensional y reducir eventos cardiovasculares.
Desde una perspectiva poblacional, la cronodisrupción se ha convertido en un fenómeno epidémico impulsado por la luz artificial, los horarios laborales irregulares y el uso intensivo de pantallas. Las estrategias preventivas incluyen limitar la exposición nocturna a luz azul, optimizar los turnos laborales, promover horarios regulares de sueño y alimentación, e incorporar el concepto de “higiene circadiana” en las campañas de salud pública. La educación sanitaria debe destacar que mantener ritmos biológicos estables es tan importante como controlar la dieta o el tabaquismo para proteger el corazón.
- Conclusiones
Los ritmos circadianos gobiernan procesos esenciales de la función cardiovascular. Su alteración, ya sea por factores ambientales, laborales o conductuales, incrementa el riesgo de enfermedad cardíaca y metabólica. La melatonina, con su doble papel como señal cronobiológica y molécula cardioprotectora, representa un puente entre la biología del tiempo y la medicina cardiovascular. Reforzar la sincronía interna mediante estrategias como la cronoterapia, la higiene circadiana o la suplementación adecuada de melatonina podría constituir una nueva frontera en la prevención de las enfermedades cardiovasculares en la sociedad moderna.
Acceso libre al artículo original en: https://www.fisiologiadelejercicio.com/wp-content/uploads/2025/10/Circadian-Rhythm-Disruptions-and-Cardiovascular.pdf






